Целая группа патологических процессов в почках относится к категории гломерулонефритов. Течение болезни, симптомы и исход могут отличаться у разных форм гломерулонефрита. Заболевание имеет приобретённый характер и встречается не только у взрослых, но и в детском возрасте. Острый гломерулонефрит у детей – это патология воспалительного характера, поражающая почечные клубочки. Это приводит к нарушению деятельности органа, что в свою очередь способствует возникновению ряда осложнений.
Особенности гломерулонефрита у детей
Это заболевание в детском возрасте выражается в патологическом поражении почечных клубочков, которое носит иммуновоспалительный характер. По сути, болезнь является одной из наиболее часто встречающих патологий у детей. Значительно превышают её по частоте только инфекции мочевыводящих путей.
Гломерулонефриты у детей встречаются с такой частотой:
- Наибольшая заболеваемость клубочковым нефритом наблюдается среди детей младшего школьного и дошкольного возраста, то есть у деток в возрасте от 3-х до 9-ти лет.
- Только пять процентов случаев этого заболевания приходится на детей первых двух лет жизни.
- При этом мальчики болеют гломерулонефритом в 2 раза чаще девочек.
Главным предрасполагающим фактором для формирования патологии является аллергическая реакция организма на инфекции. При этом в почечных тканях происходит накопление и отложение иммунных циркулирующих комплексов. Также провокатором заболевания может быть аутоиммунная аллергия, способствующая активной выработке аутоантител.
При этом поражение органа может затрагивать не только его клубочки, но и другие структуры почки, например, её канальцы и ткани. В результате этого заболевания может развиваться хроническая почечная недостаточность, приводящая к ранней инвалидности.
Причины
Механизм развития заболевания кроется в воспалении почечных клубочков, что приводит к сбоям в работе органа. В результате этого в детском организме накапливается жидкость, которая вызывает отёки, способствует повышению давления. Также при этом в моче могут появляться сгустки крови и повышаться белок.
Острый гломерулонефрит ребенок может получить после недавно перенесённой инфекции, например, пневмонии, ангины или скарлатины, а также на фоне вакцинации. Существует целый ряд факторов, которые могут провоцировать патологии почек из-за неправильной реакции детского организма на антигены:
- Различные аллергены – пыльца растений, прививки, насекомые, бытовая и пищевая аллергии и т.п.
- Бактериальные инфекции – энтерококки, стрептококки, стафилококки и пневмококки.
- Нефротоксичные соединения, которые присутствуют в некоторых лекарственных препаратах, а также попадают в организм при отравлении.
- Паразитарные инфекции (токсоплазмоз, малярия).
- Вирусные инфекции – грипп, корь, краснуха, ветряная оспа и др.
- Генетические аномалии.
- Системные воспалительные патологии – васкулит, ревматизм, красная волчанка, эндокардит.
Значительно повышают вероятность развития гломерулонефрита у детей наследственная предрасположенность, различные переохлаждения организма, незрелость нефронов, носительство стрептококка группы А. Не меньшее значение имеет гиперсенсибилизация, длительное пребывание на солнце или в месте с повышенной влажностью, гиповитаминозы и хронические инфекции носоглотки.
Классификация
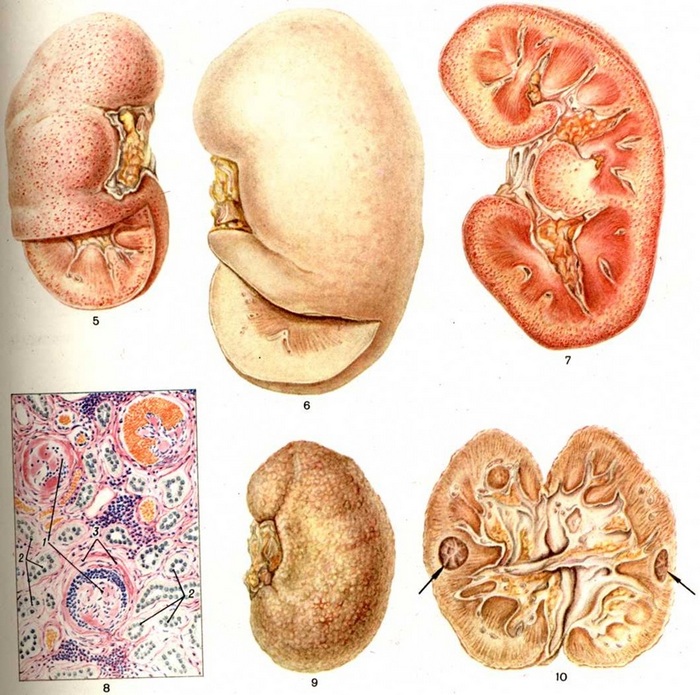
Все виды гломерулонефритов, в том числе и детские, имеют множественную классификацию. Так, по механизму развития выделяют первичный и вторичный гломерулонефрит. Первичная форма заболевания развивается на фоне патогенетического воздействия. Вторичные формы развиваются вследствие иных патогенетических процессов.
По форме протекания клубочковый нефрит делиться на такие виды:
- Острый.
- Подострый.
- Хронический гломерулонефрит у детей (ХГН).
В зависимости от этиологии воспалительного процесса эта болезнь подразделяется на такие подвиды:
- Инфекционные. Их вызывают вирусные, паразитарные и бактериальные инфекции.
- Идиопатические – спонтанно возникающие. В этом случае причину возникновения установить не получается.
- Неинфекционные разновидности. Сюда относятся гломерулонефриты аллергического происхождения.
Синдромы этого заболевания у детей зависят от степени распространения воспалительного процесса. Так, выделяют диффузные формы при обширных поражениях и очаговые разновидности гломерулонефрита.
По морфологическим признакам данное заболевание у детей делится на такие подвиды:
- Фокально-сегментарные. При них поражаются эпителиальные клеточные структуры. Болезнь характеризуется персистирующей протеинурией и нефротическим синдромом.
- Мезангиополиферативные. Эта разновидность соответствует критериям иммуновоспалительного процесса. Признаками данного морфологического типа принято считать протеинурию, гематурию. Иногда может быть нефротический синдром и гипертония.
- Нефротическая (мембранозная) форма болезни характеризуется обширным утолщением стенок капилляров в почечных клубочках и выражается в гематурии, протеинурии, угнетении почечной деятельности и нефротическом синдроме. Прогноз благоприятный.
- Мезангиокапллярные формы встречаются реже всего у детей и выражаются в прогрессирующем течении заболевания.
В зависимости от локализации поражений детский гломерулонефрит делится на экстракапиллярный, который формируется в полости почечных клубочков, и интракапиллярный, развивающийся в сосудах органа. Стоит отметить, что острый подстрептококковый гломерулонефрит специалисты относят в отдельную группу, поскольку его возникновению способствует стрептококковая инфекция.
По клиническим проявлениям болезнь у детей делится на такие виды:
- Гипертензивный. В этом случае к основным симптомам болезни добавляется и гипертония.
- Нефротический синдром – повышенная отёчность.
- Моносимптомное заболевание протекает с ярко выраженным и преобладающим мочевым синдромом.
- Смешанный. Для этого вида характерно присутствие всех симптомов.
Симптомы

Иногда заболевание протекает скрыто и никак себя не проявляет, но у детей такая форма встречается крайне редко. В большинстве случаев гломерулонефрит у детей сопровождается ярко выраженной клинической симптоматикой. При этом выраженность симптомов в каждом случае может отличаться, поскольку болезнь протекает в различных вариациях. Иногда самочувствие ребёнка настолько ухудшается, что он теряет сознание. Это требует срочной госпитализации.
Характерными симптомами болезни можно назвать:
- Сильные головные боли иногда с потерей сознания.
- Болевые ощущения в области поясницы.
- Выраженная гипертермия.
- Тошнота и рвота.
- Общее количество суточной мочи снижается.
- Урина приобретает красновато-ржавый цвет из-за присутствия в ней крови.
- Повышение АД (верхний порог иногда доходит до 160).
- Отёчность. Чаще отёки наблюдаются на лице. Повышение веса из-за гиперотёчности.
Обычно острая форма болезни развивается через пару недель после перенесённого инфекционного заболевания (чаще стрептококковой инфекции). Если ребёнка начать своевременно и правильно лечить, функции почек быстро восстанавливаются, а полное выздоровление наступает через 1,5-2 месяца.
Хронический гломерулонефрит у деток имеет такую же симптоматику, но с менее выраженными проявлениями. В любом случае при появлении первых признаков нужно обратиться к врачу, ведь не леченое воспаление клубочков почек может привести к опасным последствиям, а именно уремии, миокардиту, почечной недостаточности в тяжёлой форме.
Диагностика
Диагноз устанавливается на основе осмотра больного, оценки его состояния, сбора информации о недавно перенесённых заболеваниях и образе жизни. После этого врач назначит следующие анализы:
- Лабораторные исследования мочи и крови. Сюда входят анализ по Нечипоренко, биохимия мочи и крови, иммунное исследование, проба Зимницкого и Реберга. Важным показателем наличия гломерулонефрита является присутствие в моче белка и крови. Анализ крови может выявить анемию, а также показатели креатинина, мочевины и альбумина, отличающиеся от нормы. При иммунологической диагностике могут обнаружиться антитела.
- УЗИ почек. На наличие гломерулонефрита указывает повышенная эхогенность органа и изменение параметров почек.
- Биопсия почек назначается для выявления морфологии заболевания и назначения эффективной схемы лечения.
Иногда для диагностики этого заболевания у детей могут потребоваться дополнительные исследования, например, КТ и МРТ, урография и рентгенограмма грудной клетки. Кроме этого требуется консультация со специалистами в области стоматологии, ревматологии, кардиологии, офтальмологии и др. Может потребоваться консультация детского уролога, нефролога и инфекциониста.
Лечение

Лечение гломерулонефрита у детей имеет одну особенность – болезнь переносится намного легче, чем во взрослом возрасте. Схема лечения следующая:
- Ребёнок должен соблюдать постельный режим до тех пор, пока не исчезнут основные симптомы заболевания. Обычно на это уходит несколько недель.
- Обязательно проводится антибактериальная терапия с назначением препаратов группы пенициллинов и макролидов.
- Чтобы облегчить выведение жидкости из организма, назначаются лекарства с мочегонным действием.
- Если в течение семи дней после начала лечения у ребёнка не исчезает бледно-жёлтый оттенок кожи, запах мочи изо рта, а также наблюдается повышенное содержание токсичных веществ в крови, то требуется провести процедуру гемодиализа на аппарате искусственной почки.
- При гломерулонефрите дети обязательно должны соблюдать диету, в которой предусматриваются углеводные дни. Во время лечения ребёнку нельзя давать мясо (можно только куриное), рыбу (разрешено только нежирную постную), приправы, копчёности, мясные бульоны, маринады. Полезно употреблять в пищу овощные и фруктовые блюда, вегетарианские супы, натуральные соки, молочную продукцию и пищу богатую калием. Принимать пищу лучше 3-5 раз в день.
Внимание: нужно пересмотреть питьевой режим ребёнка. Суточный объём жидкости может не более чем на 0,5 литра превышать общее количество выведенной мочи.
После перенесённого заболевания ребёнок ещё на протяжении пяти лет должен состоять на диспансерном учёте у педиатра и детского нефролога. В случае рецидива заболевания нужен пожизненный диспансерный учёт. Обычно таким детям противопоказана вакцинация. Для профилактики заболевания полезен санаторный отдых.