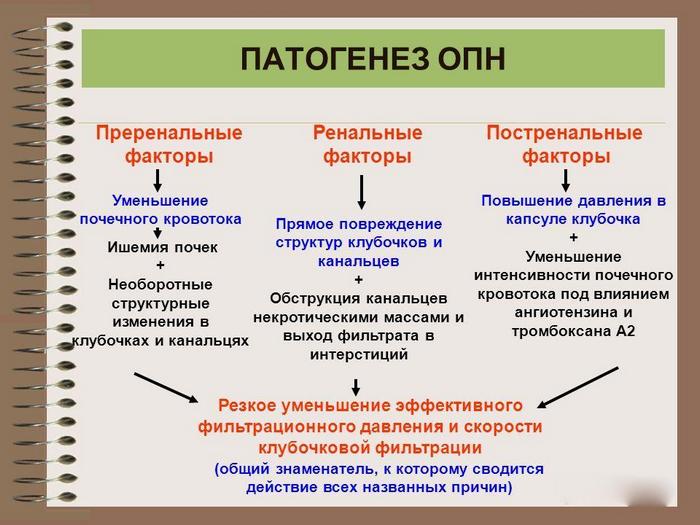
Заболевание почек инфекционно-аллергического происхождения, которое поражает почечные клубочки и канальцы, называется . Другие названия этой болезни – клубочковый или гламированный нефрит. Эта болезнь очень часто диагностируется у детей. Её опасность состоит в том, что очень быстро развивается почечная недостаточность, из-за которой малыш может стать инвалидом в раннем детстве. Острая форма этого недуга чаще поражает мужчин и женщин среднего возраста, но может наблюдаться у людей любого возраста.
Классификация
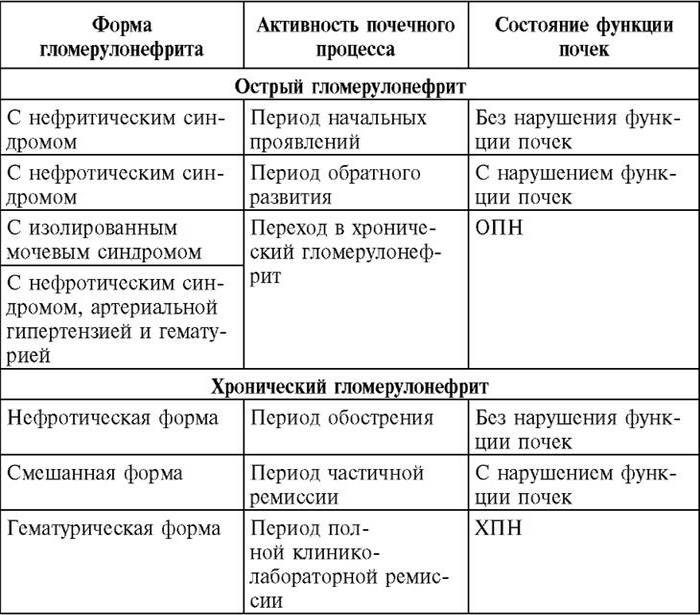
Существует несколько разновидностей этого заболевания. Так, по способу течения недуг делится на следующие виды:
- Острый. Эта форма характеризуется бурным началом и хорошо поддаётся лечению. Если не лечить, она переходит в хроническую форму.
- Хронический гломерулонефрит – это затянувшаяся циклическая разновидность острого заболевания.
- Подострый нефрит характеризуется как злокачественный. Болезнь быстро прогрессирует и плохо поддаётся лечению. Осложнения этой формы часто угрожают жизни больного.
По клиническим разновидностям выделяют следующие формы недуга:
- Гематурическая. В моче присутствуют сгустки крови, повышается концентрация белка. Есть небольшая отёчность, позже присоединяется гипертония.
- Нефротическая форма характеризуется отёчностью, но давление при этом остаётся в пределах нормы.
- Гипертоническая. У больного сильно повышается АД. В моче обнаруживается белок и кровяные элементы.
- Смешанная форма вызывается целой совокупностью причин, поэтому проявления болезни могут быть разнообразными.
- Латентный гломерулонефрит практически не проявляется. Могут быть незначительные отёки и небольшие изменения давления, но больной может их вообще не замечать. Единственный признак – олигурия.
В зависимости от стадии развития болезнь делится на:
- первичную – это отдельное заболевание почек;
- вторичную – проявляется на фоне других заболеваний (волчанки, артрита, периартрита и др.);
- мезангиопролиферативный гломерулонефрит – это отдельная форма болезни, которая возникает на фоне стрептококковой инфекции.
Причины

Основными причинами развития гломерулонефрита считают другие заболевания и инфекции. Особую роль в формировании этого недуга играет стрептококк. Именно после стрептококковой ангины, пневмонии, скарлатины, стрептодермии чаще всего диагностируется данная форма нефрита.
Также недуг могут вызывать такие перенесённые заболевания, как грипп, герпетическая вирусная инфекция, брюшной тиф, туберкулёз, краснуха, аутоиммунные болезни. Факторами риска для развития данного недуга считаются:
- наследственная предрасположенность к этой болезни;
- переохлаждение;
- очаги хронической инфекции в организме;
- авитаминоз;
- снижение иммунитета;
- носительство стрептококка.
Признаки

Чтобы вовремя начать лечение гломерулонефрита, необходимо знать признаки и симптомы этого недуга, что позволит диагностировать его на ранней стадии, когда можно полностью избавиться от болезни.
Симптомы аутоиммунного гломерулонефрита чаще всего проявляются остро:
- головные боли;
- общая слабость и недомогание;
- тошнота и рвота;
- повышение температуры тела;
- боль в поясничной области.
Среди специфических симптомов клубочкового нефрита можно назвать следующее:
- отёчность (могут отекать конечности и лицо);
- из-за затруднения оттока мочи повышается давление;
- мочевой синдром (состав, запах и цвет урины отличаются от нормы).
Диагностика

Для диагностики недуга обычно проводят опрос пациента, чтобы уточнить факторы, которые могли спровоцировать заболевание. Также нужны следующие лабораторные и инструментальные исследования:
- ОАМ позволяет выявить присутствие в урине белка и элементов крови.
- Бактериологическое исследование мочи помогает выявить возбудителя заболевания и оценить степень его чувствительности к тем или иным антибиотикам.
- ОАК позволяет диагностировать ускорение СОЭ и повышение числа лейкоцитов.
- Биохимия крови позволяет выявить концентрацию холестериновых образований, а также обнаружить циркулирующие иммунные комплексы.
- Также оценивается степень клубочковой фильтрации (проба Реберга).
- С помощью УЗИ можно оценить состояние нефронов.
- Также может проводиться КТ и МРТ почек.
Лечение

Пока гломерулонефрит не перешёл в хроническую форму, болезнь можно полностью вылечить. Лечение проводится только в условиях стационара. Больной должен соблюдать постельный режим и придерживаться особого диетического питания.
Обязательно назначается курс антибактериальной терапии. При этом используют Ампиокс, Эритромицин, препараты пенициллиновой группы. Для поддержания иммунной системы назначаются лекарства на гормональной и негормональной основе – Циклофосфамид, Преднизолон, Имуран.
Дополнительно могут использоваться противовоспалительные препараты. Также проводится симптоматическое лечение для снижения давления и уменьшения застоя мочи. После выздоровления больной находится на диспансерном учёте на протяжении двух лет. Показано санаторно-курортное оздоровление.
Важно: при обострении хронического гломерулонефрита проводится аналогичное лечение, а терапия в стадии ремиссии носит поддерживающий характер.
Симптоматическая терапия

Симптоматическое лечение подбирается в зависимости от проявлений болезни, её формы и продолжительности. Так, при наличии у пациента артериальной гипертензии и отёчности прописывают мочегонные лекарственные средства. Обычно их назначают несколькими непродолжительными курсами. Также в качестве поддерживающей терапии назначаются:
- препараты для укрепления почечных сосудов;
- антиоксиданты;
- гиполипидемические средства.
Антибактериальная терапия

При любой форме гломерулонефрита неизменной составляющей лечебного курса являются антибиотики . Они особенно показаны в том случае, если в ходе лабораторных исследований подтвердилось наличие инфекционного возбудителя заболевания. Чаще всего провокатором болезни выступает бета-гемолитический стрептококк. Для его лечения назначают внутримышечные инъекции Ампициллина, Оксациллина, Ампиокса. В комплексе с антибиотиком используют Преднизолон.
Важно: для лечения быстроразвивающегося клубочкового нефрита используют Интерферон.
Иммунодепрессивная терапия
Если разрушение почечных клубочков обусловлено деятельностью собственной иммунной системы человека, то для лечения нужна иммунодепрессивная терапия. При этой форме недуга иммунная система человека воспринимает клетки почек, как чужеродный элемент, и вырабатывает антитела для их разрушения. Целью данной терапии является угнетение чрезмерно активного действия иммунной системы человека.
Для подобного лечения используют кортикостероиды и цитостатики: Курантил, Преднизолон, Хлорамбуцил, Циклофосфамид. Дозировка препаратов подбирается врачом индивидуально, исходя из состояния пациента, особенностей заболевания и веса. Первые семь дней проводят внутривенную капельную терапию, используя ударные дозы препаратов. После этого дозировку лечебных веществ понемногу снижают.
Режим и диета

Больной обязательно должен соблюдать постельный режим, поскольку так он может обеспечить необходимое тепло поражённому органу. Это будет способствовать улучшению кровообращения, активизации работы почечной системы и скорейшему выздоровлению.
Время лечения в стационаре зависит от состояния больного и составляет 14-21 день. Если за это время острые проявления заболевания не исчезли, то лечение может быть продолжено. После выздоровления человек должен ограничивать себя в физических нагрузках, использовать поддерживающую терапию, а также избегать переохлаждения.
В комплексном лечении гломерулонефрита обязательно используется диетическое питание. В ежедневном рационе необходимо уменьшить количество соли или полностью исключить её. Количество белка строго ограничено и рассчитывается, исходя из веса больного (1 г на килограмм веса). На время лечения нужно отказаться от жареной, острой, пряной и солёной пищи. Это поможет снизить отёчность, нормализовать АД, поддерживать концентрацию белка и креатинина в норме.
Совет: полезно есть продукты богатые клетчаткой (овощи и фрукты), а также пищу богатую калием.
Осложнения
Острая форма гломерулонефрита при неправильном и несвоевременном лечении может давать следующие осложнения:
- Острая сердечная и почечная недостаточность.
- Гипертензивная почечная энцефалопатия (эклампсия и преэклампсия).
- Инсульт.
- Снижение зрения (иногда слепота).
- Заболевание может перейти в хроническую форму.
Гломерулонефрит особенно опасен своими осложнениями, поэтому важно использовать профилактические мероприятия. В связи с этим очень важно своевременно и правильно лечить любые вирусные и бактериальные заболевания, избегать переохлаждения. Также полезен правильный рацион питания, умеренные физические нагрузки и прогулки на свежем воздухе.