Почечная нефропатия на фоне диабета развивается постепенно. По сути, диабетическая нефропатия – это обобщающее название различных патологий почек, начиная от функциональных нарушений в работе органа и заканчивая повреждениями сосудистой системы и тканей. Из всех осложнений сахарного диабета нефропатия почек встречается чаще всего. Начальные изменения в этом органе происходят в первый год появления диабета, завершающим этапом болезни является почечная недостаточность (хроническая). Однако если вовремя провести диагностику этой болезни, начать лечение и соблюдать профилактические меры, то можно максимально отсрочить формирование данного недуга.
Особенности болезни
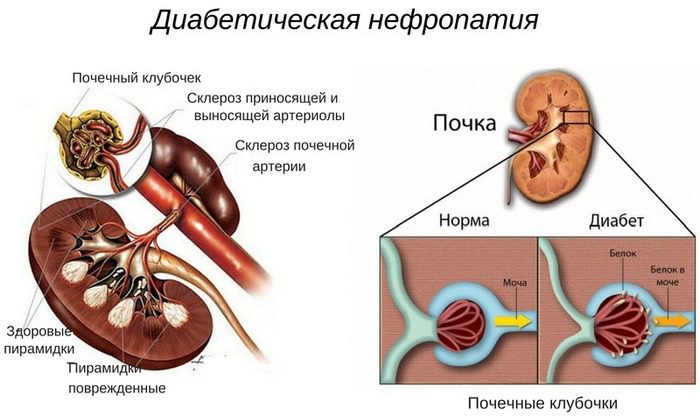
Диабетическая нефропатия – термин, объединяющий целую группу различных проблем с почками, суть которых сводится к поражению сосудов органа из-за хронического течения диабета.
К категории диабетической нефропатии обычно относят следующие заболевания:
- атеросклероз артерии почки;
- диабетический гломерулосклероз;
- пиелонефрит;
- наличие в почечных канальцах жировых отложений;
- некроз канальцев почек и другие патологии.
Нередко диабетическую нефропатию именуют синдром Киммельстил-Уилсона, согласно одной из разновидностей гломерулосклероза. Более того нефропатию на фоне диабета и диабетический гломерулосклероз в медицинской практике очень часто используют как синонимы.
Обычно различные нарушения деятельности почек регистрируются при инсулинозависимом диабете, то есть при 1-ом типе. Это заболевание фиксируется почти у половины больных с диабетом этого типа и является основной причиной смертности среди диабетиков. У больных с диабетом 2-го типа подобные проблемы регистрируются только в 16-31 % случаев.
Причины

Что такое диабетическая почка или нефропатия, мы разобрались. Теперь разберёмся в причинах возникновения этой болезни. Диабетическая нефропатия возникает из-за нарушения работы почек, которое появляется вследствие сахарного диабета. Это происходит из-за того, что именно почкам приходится справляться со всеми токсинами и ненужными соединениями в крови, которые накапливаются по причине диабета.
Когда при сахарном диабете в крови больного человека резко поднимается уровень глюкозы, то это вещество подобно токсину влияет на работу всех органов и систем. В итоге свою фильтрационную функцию почкам всё сложнее выполнять. Через некоторое время приток крови к органу слабеет, в нём накапливаются натриевые ионы. Именно они и вызывают сужение просвета сосудов почек. Давление в сосудах возрастает (гипертензия), ткани органа начинают разрушаться, вызывая ещё большее повышение давления.
Важно: патологии органа возникают не у всех больных с диабетом.
Именно поэтому сложно точно сказать, почему возникает диабетическая нефропатия. На этот счёт у врачей существует три теории:
- Генетическая теория гласит, что главной причиной возникновения диабетической нефропатии, как и сахарного диабета, является наследственная предрасположенность. При этом, как только у человека развивается диабет, сложные генетические механизмы запускают развитие сосудистых повреждений в органе.
- Гемодинамическая теория объясняет всё нарушениями почечного кровообращения гипертензивного характера. В итоге в моче обнаруживается повышенная концентрация белка-альбумина. Это приводит к разрушению стенок сосудов от повышенного давления. Из-за дальнейшего рубцевания повреждённых мест возникает склероз.
- Обменная теория связывает разрушение почек с повышенным содержанием глюкозы в крови. Под воздействием этого вещества обычно страдают все сосудистые ткани, в том числе и почечные. Из-за нарушения сосудистого кровотока происходит изменение метаболических процессов, откладывание жира в сосудах органа и формирование нефропатии.
Среди основных причин диабетической нефропатии можно назвать следующие:
- сахарный диабет;
- гипергликемия;
- ожирение;
- преддиабет;
- метаболический синдром;
- высокий уровень холестерина, в том числе и триглицеридов;
- анемия на фоне снижения концентрации гемоглобина;
- алкоголь и курение;
- артериальная гипертензия.
Стадии болезни
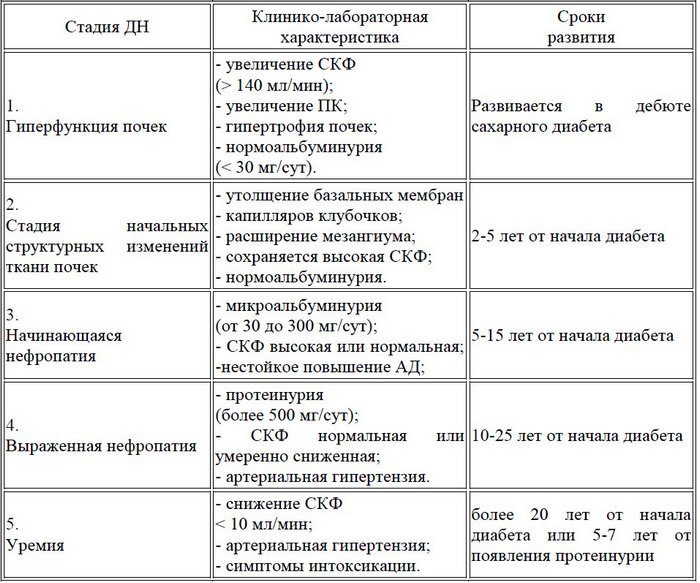
Если у больного развивается диабетическая нефропатия, стадии болезни можно определить согласно общепринятой в 1983 году классификации:
- 1 стадия развивается в самом начале заболевания и характеризуется гиперфильтрацией и гиперфункцией почек. Клинически определить эту стадию очень сложно, поскольку блок в моче не обнаруживается, а внешних признаков нет. Незначительно увеличены клетки почечных сосудов.
- 2 стадия характеризуется микроальбуминурией и утолщением стенок почечных сосудов. Эта стадия развивается через 2-4 года. В органе возникают первые структурные изменения, но в моче белок по-прежнему может не обнаруживаться, выделительная функция органа в норме.
- 3 стадия – это начинающаяся нефропатия. Для этой стадии характерна протеинурия. Она развивается спустя 5 лет. Основные признаки диабетической нефропатии в этой стадии – микроальбуминурия, белок в моче. Фильтрующая способность органа снижается из-за повреждения почечных сосудов. На этой стадии появляются проблемы с давлением. Все характерные симптомы проявляются из-за снижения фильтрующей способности клубочков почек. На этой стадии изменения в органе ещё обратимы, но диагностика болезни затруднена, поскольку больной не ощущает никаких существенных проблем со здоровьем. Диагностировать болезнь можно только лабораторными методами или благодаря биопсии почки.
- Для 4-ой стадии болезни характерна выраженная нефропатия, а также присутствие нефротического синдрома. Эта стадия развивается через 10-14 лет с момента начала диабета. Склероз почек захватывает от 50 до 75 % клубочков. Основные проявления болезни следующие:
- боли в сердце;
- одышка;
- протеинурия;
- понижение белка в крови;
- головная боль;
- сильная жажда;
- повышение АД;
- множественные отёки;
- сонливость;
- снижение аппетита;
- слабость;
- тошнота.
- Для 5-ой стадии характерно развитие почечной недостаточности. Иными словами наступает полный гломерулосклероз. Обычно это происходит через 15-25 лет с момента начала диабета. В итоге паренхима органа замещается соединительной плотной тканью, то есть наступает полный склероз сосудов. Скорость фильтрации клубочков понижается до критических показателей, следовательно, очистки крови и мочи практически не происходит. Если не принять срочные меры, то человек может умереть.
Симптомы

Первые три стадии патологии почек на фоне диабета относятся к категории доклинических, поскольку внешние симптомы отсутствуют. Количество мочи нормальное, белок не обнаруживается. Только некоторые больные в конце третьей стадии могут отмечать регулярное повышение АД.
Важно: диагностировать первые три стадии болезни можно только с помощью специальных анализов на определение концентрации альбумина в моче больного диабетом.
Диабетическая нефропатия, симптомы которой проявляются только на 4-ой и 5-ой стадии заболевания, характеризуется такими признаками:
- регулярные скачки АД;
- отёчность (причём сначала отекают только ноги и лицо, потом жидкость начинает скапливаться в теле);
- снижается аппетит (чтобы восполнить нехватку белка, организм начинает тратить его запасы);
- падает вес;
- сонливость;
- общая слабость;
- тошнота;
- жажда.
На последней стадии болезни все симптомы значительно обостряются и усиливаются. В моче присутствуют вкрапления крови, усиливаются отёки, АД повышается до критических показателей.
Диагностика

Диабетическая нефропатия диагностируется по двум основным показателям:
- На основании амнеза, собранного у пациента, который страдает диабетом. Важно учитывать продолжительность заболевания, тип диабета и т.д.
- Результаты лабораторного исследования.
Диагностика заболевания на доклинических стадиях основана на определении концентрации альбумина в моче. Анализ можно проводить по утренней моче или по общей суточной моче. Не менее важным методом диагностики является определение резерва функциональности почек. Для этого выполняется внешняя стимуляция органа посредством введения допамина или повышения белковой нагрузки. Если повышение скорости фильтрации клубочков (СКФ) будет составлять 10 %, то это считается нормой. Меньшая цифра говорит о снижении функции органа.
Дополнительные диагностические исследования:
- проба Реберга;
- УЗИ органа с использованием доплера (это позволяет определить скорость кровотока в сосудах);
- ОАК и анализ мочи (общий);
- по особым показаниям проводится биопсия почечной ткани.
Лечение

Лечение диабетической нефропатии на ранней стадии заключается в борьбе с артериальной гипертензией и поддержании адекватного уровня глюкозы. На стадии протеинурии все лечебные мероприятия должны быть направлены на предотвращение снижения функциональности органа и профилактику появления ХПН.
Для лечения нефропатии на фоне диабета используются следующие медикаментозные средства:
- Ингибиторы АПФ, которые корректируют давление. Основные препараты этой группы – Каптоприл, Эналаприл, Фозинопрли.
- Лекарственные средства для коррекции уровня жиров в крови (гиперлипидемии). Обычно назначается Симвастатин или другие лекарства группы статинов.
- Обязательно прописываются диуретики – Фуросемид, Индапамид.
- Для корректировки анемии назначаются препараты железа.
Больной с диабетом должен придерживаться специальной низкобелковой диеты. Причём она может использоваться даже в доклинической стадии заболевания. Пациент должен уменьшить потребление животных белков. В суточном рационе их должно быть не более 15-17 % от общей калорийности, то есть 1 грамм на килограмм массы тела. Также нужно сократить потребление соли (обычно до 3-4 г в день). Чтобы уменьшить отёчность, нужно уменьшить количество жидкости.
Во время протеинурии диабетическое питание оказывает терапевтическое действие. На данной стадии болезни разрешается не более 0,7 г белка в день на каждый килограмм массы тела. Количество соли сокращается до 2-2,4 г в день. С помощью такого питания можно существенно сократить отёки и уменьшить давление.
Стоит знать: в некоторых случаях, чтобы не дать организму расщеплять собственные запасы белков, назначаются кетоновые аналоги препаратов аминокислот.
На поздних стадиях заболевания, когда органы не справляются с фильтрацией, для очищения крови прибегают к диализу и гемодиализу. Однако иногда гемодиализ используется на ранних стадиях болезни при диагностированной диабетической нефропатии, чтобы поддержать работоспособность органов.
Профилактика

Пациенты с сахарным диабетом должны придерживаться следующих правил профилактики диабетической нефропатии:
- Нужно контролировать концентрацию сахара в крови и придерживаться его безопасной концентрации. Для этого важно не только постоянно измерять глюкозу в крови, но и нормировать физические нагрузки, стараться избегать стрессов.
- Соблюдение диеты. Больному показано питание с пониженным содержанием белка и углеводов, а также полный отказ от курения и употребления алкоголя.
- Важно контролировать соотношение липидов крови.
- Также нужно следить за артериальным давлением. При его повышении выше 140/90 нужно принимать срочные меры.
Внимание: все профилактические меры должны быть согласованы с вашим лечащим врачом. Лечебное питание также контролируется нефрологом и эндокринологом.